Was ist eine Eileiterschwangerschaft, welche Konsequenzen hat sie und wie kann sie behandelt werden? Ist das dasselbe wie eine “Extrauteringravidität” oder wie unterscheidet sie sich? In diesem Artikel möchte ich dir alles erklären, was du zu Eileiterschwangerschaften wissen musst.
Glücklicherweise hatte ich selbst keine Eileiterschwangerschaft – dieses Thema betrifft aber viele Frauen in der Frühschwangerschaft und stellt eine besondere Form der Fehlgeburt dar. Deswegen finde ich es wichtig, auf meinem Blog auch dazu zu berichten!
- Was ist eine "Extrauteringravidität?
- Häufigkeit einer Eileiterschwangerschaft
- Ursachen für Eileiterschwangerschaften (Risikofaktoren)
- Eileiterschwangerschaft Symptome und Anzeichen
- Diagnose der Eileiterschwangerschaft
- Behandlung bei Eileiterschwangerschaft
- Nach der Eileiterschwangerschaft – was nun?
- Das könnte dich auch interessieren
- Pinn diesen Artikel für andere
- Quellen
Dieser Post kann Affiliate Links (mit (*) gekennzeichnet) beinhalten. Wenn du auf einen solchen Link klickst, verdiene ich einen kleinen Betrag – dich als Leser kostet das allerdings nichts! Mehr dazu: Affiliate Erklärung.
Was ist eine “Extrauteringravidität?
Unter einer “Extrauteringravidität” (auch kurz “EUG”) oder ektope Schwangerschaft ist eine Schwangerschaft, die sich NICHT in der Gebärmutter, sondern woanders eingenistet hat. In den meisten Fällen handelt es sich dabei um eine Eileiterschwangerschaft – ansonsten kommen Extrauteringraviditäten auch im Zervixhals, am Eierstock sowie in der Bauchhöhle vor.
Eileiterschwangerschaft
Über 95% aller ektopen Schwangerschaften befinden sich im Eileiter. Dabei können sie sowohl näher am Eierstock als auch nahe am Tubenwinkel (Übergang zur Gebärmutter) liegen. Allen Eileiterschwangerschaften ist jedoch gemeinsam, dass sie eine lebensfähige Schwangerschaft darstellen.
Andere Lokalisationen ektoper Schwangerschaften
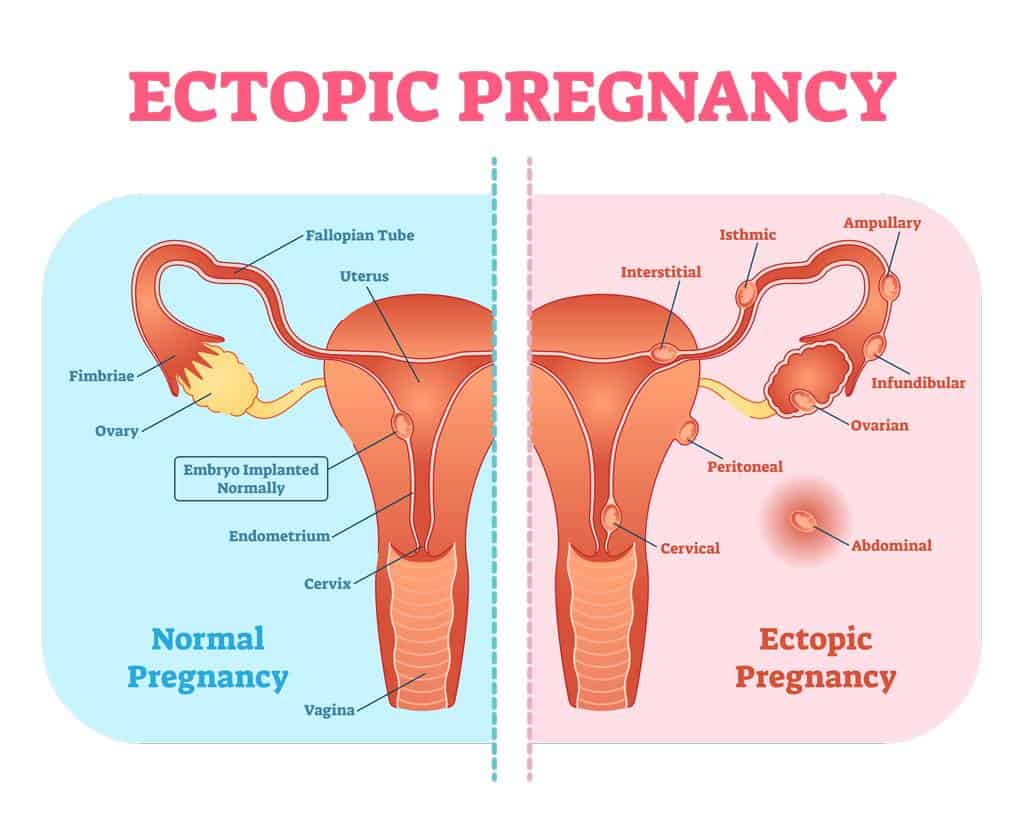
Neben dem Eileiter können ektope Schwangerschaften auch im Zervixhals, am Eierstock und in der Bauchhöhle vorkommen. Auch an Kaiserschnittnarben sowie im Myometrium (der Muskelschicht der Gebärmutter) ist eine Lage des Embryos möglich – das ist sind aber seltene Fälle.
Häufigkeit einer Eileiterschwangerschaft
Eileiterschwangerschaften sind relativ seltene Schwangerschaftskomplikationen. Nur in 1-2% aller Schwangerschaften kommt es zu einer ektopen Schwangerschaft – das Risiko steigt dabei mit bestimmten Vorerkrankungen sowie mit dem Alter.
Ursachen für Eileiterschwangerschaften (Risikofaktoren)
In knapp 50% aller Fälle von Eileiterschwangerschaften lässt sich kein Risikofaktor finden. In den anderen Fällen liegt meist ein oder mehrere Risikofaktoren vor.
Als Hochrisikofaktoren gelten dabei Operationen am Eileiter, vorausgegangene Eileiterschwangerschaften, eine Schwangerschaft trotz liegendem Intrauterinpessar bzw. Spirale sowie Schwangerschaften nach Sterilisation und Refertilisation.
Aber auch Infektionen (z.B. mit Clamydien oder Gonorrhoe), Endometriose und eine Appendizitis (“Blinddarmentzündung”) erhöhen das Risiko für eine Eileiterschwangerschaft moderat.
Von geringerer Auswirkung (allerdings nicht irrelevant) ist auch das Alter sowie der Lebensstil der Frau. Ab 35 Jahren steigt das Risiko für eine Eileiterschwangerschaft, ebenso ist es erhöht bei Raucherinnen.
Eileiterschwangerschaft Symptome und Anzeichen
Eine Eileiterschwangerschaft anhand der Symptome zu erkennen, ist oft gar nicht so einfach. Die Anzeichen einer Eileiterschwangerschaft sind unspezifisch und so wird die Diagnose oft erst bei einer Ultraschalluntersuchung beim Frauenarzt gestellt.
Hinweise auf eine Eileiterschwangerschaft können abdominelle Schmerzen sowie Schmierblutungen in der Frühschwangerschaft sein. Allerdings können diese auch im Rahmen einer Fehlgeburt sowie bei einer völlig intakten, in der Gebärmutter liegenden Schwangerschaft vorkommen.
Die Frühschwangerschaft – wirklich ALLES, was du wissen musst!
Hast du gerade herausgefunden, dass du frisch schwanger bist und dich in der Frühschwangerschaft befindest? Herzlichen Glückwunsch erst einmal…! Oder bist du dir vielleicht noch gar nicht sicher, ob du tatsächlich schwanger bist? In beiden Fällen ist dieser Artikel hier…
Gerade deswegen ist es aber bei Schmerzen und Blutungen in der Frühschwangerschaft wichtig, den Frauenarzt aufzusuchen. Denn eine unentdeckte Eileiterschwangerschaft ist potentiell lebensbedrohlich!
Diagnose der Eileiterschwangerschaft
Besteht der Verdacht auf eine Eileiterschwangerschaft, erfolgt eine vaginale Untersuchung, die Bestimmung des Schwangerschaftshormons ß-HCG sowie natürlich eine Ultraschalluntersuchung.
Bei der Ultraschalluntersuchung sucht der Frauenarzt nach einer Fruchthöhle mit Embryonalanlage. Findet sich in der Gebärmutter jedoch KEINE solche, sucht der Arzt im Bereich der Eileiter nach einer verdächtigen Struktur. Sehr früh in der Schwangerschaft (4./5.SSW) kann es jedoch sein, dass überhaupt keine Fruchthöhle sichtbar ist obwohl die Schwangerschaft völlig gesund ist – das erschwert dann die Diagnostik natürlich. Meist folgt eine Kontrolle nach wenigen Tagen sowie eine Messung von ß-HCG.
Selbst jedoch wenn in der Gebärmutter “etwas” sichtbar ist, kann eine Eileiterschwangerschaft nicht sicher ausgeschlossen werden bis zweifelsfrei embryonale Strukturen (ein Dottersack etwa) nachweisbar sind. Das liegt daran, dass bei einer Eileiterschwangerschaft manchmal in der Gebärmutter ein sogenannter “Pseudogestationssack” sichtbar ist. Hierbei handelt es sich jedoch NICHT um eine Fruchthöhle, sondern um eine Flüssigkeitsansammlung.
Auffällig kann auch sein, dass im Falle einer Eileiterschwangerschaft die Gebärmutterschleimhaut weniger stark aufgebaut ist, als das bei einer intakten intrauterinen Schwangerschaft der Fall wäre (13mm vs 17mm).
Wichtig ist auch die Bestimmung von ß-HCG bei dem Verdacht einer Eileiterschwangerschaft. Ab einem Wert von 1.000 sollte ein Dottersack in der Gebärmutter sichtbar sein, spätestens jedoch bei einem Wert von 3.500 – alles andere ist hochverdächtig für eine Eileiterschwangerschaft.
Wichtig ist jedoch nicht nur der einzelne Wert, sondern auch der Verlauf des ß-HCG. Bei einer gesunden Schwangerschaft sollte sich der Wert innerhalb von 48 Stunden um mindestens 66% erhöhen – ein geringerer Anstieg weist auf eine Eileiterschwangerschaft oder Fehlgeburt hin.
Lies auch: HCG Tabelle – wann sollte der HCG-Wert wie hoch sein?
Behandlung bei Eileiterschwangerschaft
Ist die Diagnose einer Eileiterschwangerschaft gesichert, folgt in vielen Fällen einer Eileiterschwangerschaft OP – diese ist manchmal “organerhaltend”, aber nicht immer. Heißt konkret, manchmal muss der Eileiter entfernt werden (“Salpingektomie”).
Tatsächlich gibt es aber auch eine medikamentöse Therapie, die in manchen Fällen eine Alternative zur Eileiterschwangerschaft OP darstellen kann.
Eileiterschwangerschaft OP
Bei der Eileiterschwangerschaft OP wird heutzutage meist laparoskopisch gearbeitet. Das heißt, es ist kein großer Bauchschnitt notwendig, sondern es wird mit mehreren kleinen Schnitten sowie einer Kamera im Bauchraum gearbeitet.
Je nach Situation wird der Eileiter komplett entfernt (Salpingektomie) oder aufgeschnitten, die Eileiterschwangerschaft entfernt und der Eileiter wieder verschlossen (Salpingotomie). Welches Verfahren gewählt wird, hängt unter anderem davon ab, wie groß die Fruchthöhle bereits ist, ob ein Kinderwunsch besteht und ob der andere Eileiter gesund ist oder nicht.
Interessanterweise gibt es keine klaren Hinweis darauf, dass ein organerhaltendes Verfahren einen positiven Einfluss auf die weitere Fruchtbarkeit hat sofern der andere Eileiter intakt ist! Dagegen scheint das Risiko einer erneuten Eileiterschwangerschaft bei einem organerhaltenden Verfahren erhöht zu sein – es ist also keine leichte Entscheidung!
Meist bleiben Patientinnen nach einer Eileiterschwangerschaft OP für etwa zwei bis fünf Tage im Krankenhaus. Hierbei wird nach Blutungen gesucht und der Verlauf des ß-HCG kontrolliert.
Medikamentöse Therapie (Methotrexat)
In den letzten Jahren wird verstärkt auch eine medikamentöse Therapie der Eileiterschwangerschaft verwendet. Hierbei kommt das Medikament Methotrexat (MTX) zum Einsatz. Es handelt sich eigentlich um ein Zytostatikum, das zur Krebstherapie und Immunosuppression sowie bei bestimmten rheumatischen Erkrankungen eingesetzt wird. Es greift schnell teilende Zellen an und kann so eine Schwangerschaft zum Absterben bringen.
Das Medikament wird dabei entweder einmalig oder über mehrere Tage verteilt gegeben, meist per Spritze in den Muskel oder per Infusion, selten auch direkt in die Embryonalanlage. Die Dosis ist nicht so hoch wie in der Krebstherapie, daher sind die Nebenwirkungen (Müdigkeit, Übelkeit, Durchfall, Blutbildveränderungen) eher gering, es kommt NICHT zum Haarausfall.
Um eine medikamentöse Therapie anstatt einer Eileiterschwangerschaft OP zu verwenden, gibt es bestimmte Bedingungen und Grenzwerte. So sollte die Fruchthöhle unter 4cm groß sein und das ß-HCG 5.000 nicht überschreiten. Niedrigere Werte gehen hier aber mit deutlichen höheren Erfolgsraten einher, weshalb manche Experten auch für niedrigere Grenzwerte plädieren. Ebenfalls sollte noch keine Herzaktion nachweisbar sein.
Unter den richtigen Bedingungen liegt die “Erfolgsrate” der medikamentösen Therapie bei ca. 90% und kann damit bei früher Diagnose eine Alternative zur Eileiterschwangerschaft OP darstellen. Allerdings sollte berücksichtigt werden, dass Methotrexat fetotoxisch ist und manche Experten daher einen höheren Abstand zu einer Folgeschwangerschaft empfehlen (6-12 Monate). Auch ist nicht eindeutig erwiesen, dass die medikamentöse Therapie der operativen überlegen ist, wenn es um den Erhalt der Fruchtbarkeit geht.
Nach der Eileiterschwangerschaft – was nun?

Nach einer Eileiterschwangerschaft sollten wöchentliche ß-HCG Kontrollen erfolgen bis der Hormonwert unter die Nachweisgrenze gefallen ist. Dies ist insbesondere bei der medikamentösen Therapie wichtig – sollte aber EIGENTLICH sowieso bei JEDER Art der Fehlgeburt erfolgen.
Alles zu Fehlgeburten – inklusive Missed Abortion, Windei und Blasenmole
In diesem Artikel erkläre ich euch alles zu Fehlgeburten – von den Symptomen und der Diagnose zu den verschiedenen Arten und den Behandlungsoptionen. Außerdem beschreibe ich euch meine persönliche Erfahrung mit dem Thema Missed Abortion / Windei.
Trauerbewältigung
Wie auch bei jeder anderen Fehlgeburt spielt die Trauerbewältigung nach einer Eileiterschwangerschaft eine große Rolle. Du hast gerade dein Kind verloren. Und auch wenn es noch früh war, ändert das vermutlich nichts daran, dass du gerade sehr traurig bist.
Mir ging es nach meinen beiden Fehlgeburten auch nich anders – mich hat das sehr getroffen und ich habe eine ganze Weile gebraucht, um mich davon zu erholen. Und das darfst du auch! Lass dir von niemandem einreden, dass du “jetzt doch darüber hinweg sein musst”. Nimm dir soviel Zeit, wie du benötigst, um dich zu erholen! Und überlege dir, ob du dich mit anderen betroffenen Frauen vernetzt – mir hat das immer sehr viel geholfen!
Daher habe ich auch mit der Kinderwunsch Kursplattform Storchgeflüster* zusammen einen Kurs für Frauen mit Fehlgeburt entwickelt (“Loslassen”)* und in diesem auch mehrere Frauen mit einer Eileiterschwangerschaft interviewt. Weil auch Storchgeflüster hier nicht am Leid von Frauen verdienen möchte, ist dieser Kurs extrem günstig gehalten trotz der vielen Inhalte.
Und mit meinem Code BABYBAUCH bekommst du sogar noch einmal 10€ Rabatt – damit kostet dieser Kurs mit über 40 Videos nur noch 19,90€. Ich hoffe sehr, dass er dir weiter hilft!

Dieser Kinderwunschkurs liegt mir ganz besonders am Herzen. Ich habe selbst zwei Fehlgeburten erleben müssen – und in diesem Kurs erklären ich und andere Kinderwunschexperten in 40+ Videos alles, was ihr zum Thema Fehlgeburten wissen müsst. Außerdem habe ich auch noch über 20 Frauen mit Fehlgeburten interviewt – und diese Frauen haben auch ganz wertvolle Tipps für dich.
✓ Über 40 Videos von mir und anderen ExpertInnen
✓ 20+ Interviews mit betroffenen Frauen
✓ Medizinisches Wissen und Naturheilkunde
✓ Yoga, Meditation und Trauerbewältigung
✓ Von renommierten Ärzten, und Kinderwunschexperten
✓ 10€ Rabatt mit Code BABYBAUCH
Wiederholungsrisiko
Leider hat eine Eileiterschwangerschaft ein Wiederholungsrisiko. Nach einer Eileiterschwangerschaft (unabhängig von der Behandlungsoption) besteht in einer neuen Schwangerschaft ein Risiko für eine erneute Eileiterschwangerschaft von etwa 5-10%.
Das bedeutet allerdings auch, dass in 90-95% der Fälle ihr eine normale intrauterine Schwangerschaft haben werdet!
Wann wieder schwanger werden nach Eileiterschwangerschaft?
Eine Frage, die viele Frauen nach einer Eileiterschwangerschaft beschäftigt ist, wie lange sie warten müssen, bis sie es erneut probieren dürfen. Leider gibt es hier keine allgemeingültige Aussage und Experten widersprechen sich. Teilweise wird zu gar keiner Karenz geraten – oder auch zu 6-12 Monaten, insbesondere nach medikamentöser Therapie mit Methotrexat (da dieses fetotoxisch ist). Die meisten sprechen sich allerdings für eine Wartezeit von zwei bis drei Zyklen aus.
Nach Methotrexatgabe ist es übrigens besonders wichtig, während der Wartezeit erneut hochdosiert Folsäure zu dir zu nehmen – denn Methotrexat greift in den Folsäurestoffwechsel ein! Am besten holst du dir ein gutes Kinderwunschvitamin – meine Empfehlung ist BabyFORTE Kinderwunsch*!
Die Chancen im Folgejahr nach einer Eileiterschwangerschaft erneut schwanger zu werden liegen statistisch bei ca 60-70% – hier spielen Alter und eventuell vorhandene Grunderkrankung aber eine sehr große Rolle!
Das könnte dich auch interessieren
- Alles zu Fehlgeburten – inklusive Missed Abortion, Windei und Blasenmole
- “Warum werde ich nicht schwanger?” – 6 Gründe für unerfüllten Kinderwunsch
Pinn diesen Artikel für andere

Quellen
- “Diagnostik und Therapiestrategien bei Extrauteringravidität”, Dtsch Arztebl Int, 2015 (Link)
- “Methotrexat als OP-Alternative”, Pharmazeutische Zeitung, 2016 (Link)
- Grigoriou, C.: “Success rate of methotrexate in the conservative treatment of tubal ectopic pregnancies”, Exp Ther Med, 2022 (Link)
- Cheng, X.: “Comparison of the Fertility Outcome of Salpingotomy and Salpingectomy in Women with Tubal Pregnancy: A Systematic Review and Meta-Analysis”, PLoS One, 2016 (Link)
- Baggio, S.: “Fertility and reproductive outcome after tubal ectopic pregnancy: comparison among methotrexate, surgery and expectant management”, Arch Gynecol Obstet. 2021 (Link)
- Ozcan, M.: “A Systematic Review and Meta-analysis of Surgical Treatment of Ectopic Pregnancy with Salpingectomy versus Salpingostomy”, J Minim Invasive Gynecol, 2021







Vielen Dank für die Mitteilung und viel Glück.
Viel Glück!
Elisa
http://www.perlennation.de